Patina bianca sulla lingua. Bruciore in bocca. Un sapore sgradevole che non passa nemmeno dopo aver lavato i denti. Molti, all’inizio, attribuiscono questi segnali a un “calo delle difese” o a una semplice irritazione. A volte, però, la causa è più semplice e molto comune: la candida in bocca, cioè la candidosi orale. È un’infezione fungina che può comparire nei bambini, negli adulti e nelle persone anziane.
C’è una cosa importante da sapere. I funghi in bocca spesso si trattano abbastanza rapidamente se vengono riconosciuti in tempo. Ma se vengono trascurati, possono estendersi alla gola e all’esofago, peggiorare disturbi già presenti e, nei gruppi a rischio, portare a complicanze più serie. Di seguito trovate spiegati in modo chiaro cause, sintomi, trattamento e prevenzione, senza esagerazioni e senza supposizioni.
Che cos’è la candida e perché compare in bocca?
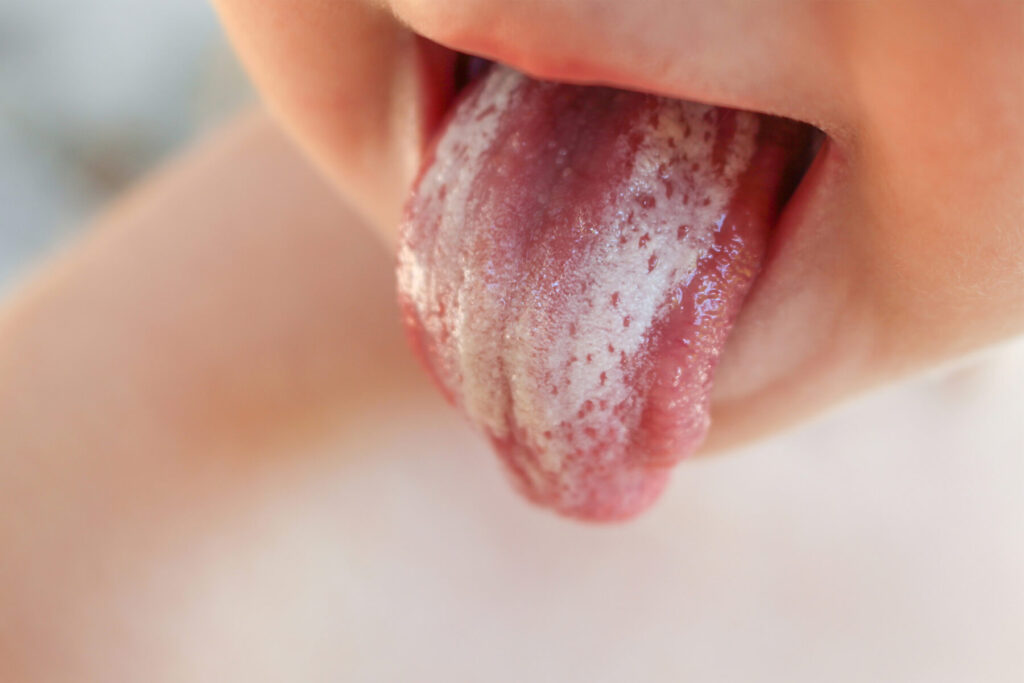
La candida è un tipo di lievito (fungo) che può vivere naturalmente in bocca, nell’intestino e sulla pelle, nella maggior parte dei casi senza alcun sintomo. Il problema nasce quando si altera l’equilibrio dei microrganismi nel cavo orale. A quel punto la candida può moltiplicarsi in modo eccessivo e causare un’infezione.
Lo squilibrio può dipendere da più fattori. I più comuni sono la ridotta capacità di difesa dell’organismo, cambiamenti nella composizione della saliva, mucosa irritata o farmaci che “cambiano le regole del gioco” in bocca. Per questo la candida in bocca non è, di default, un segno di scarsa igiene. Spesso deriva da una combinazione di cause.
Le cause più comuni e i fattori di rischio
La candidosi orale compare più spesso in alcune situazioni. Questi sono i fattori di rischio noti che possono aumentare la probabilità che si sviluppino funghi in bocca:
- Antibiotici: possono ridurre il numero di batteri “buoni” che tengono la candida sotto controllo in modo naturale.
- Corticosteroidi tramite inalatore (per esempio in caso di asma o BPCO): se non si risciacqua la bocca dopo l’uso, la mucosa diventa più vulnerabile ai funghi.
- Bocca secca (xerostomia): la mancanza di saliva facilita la proliferazione dei funghi.
- Protesi dentarie: soprattutto se vengono indossate giorno e notte o non vengono pulite correttamente.
- Diabete: in particolare se la glicemia risulta poco controllata.
- Sistema immunitario indebolito: per malattie croniche o terapie che influenzano l’immunità.
- Fumo: può danneggiare la mucosa e alterare la microflora orale.
Importante: la presenza di un fattore di rischio non significa che l’infezione comparirà con certezza, ma spiega perché in alcune persone si ripresenta.
Come riconoscere i funghi in bocca: sintomi spesso sottovalutati
I sintomi possono sembrare lievi, quindi molte persone rimandano. Proprio in quella fase, però, l’infezione può “prendere slancio”. I segni tipici della candida in bocca includono:
- depositi bianchi, cremosi su lingua, palato, interno delle guance o gola
- placche che a volte si possono rimuovere, lasciando sotto arrossamento o lieve sanguinamento
- bruciore, pizzicore o dolore in bocca
- sensazione di “bocca cotonata” o secchezza
- sapore sgradevole o alterazioni del gusto
- fissurazioni agli angoli delle labbra (cheilite angolare), spesso con arrossamento
- fastidio durante i pasti, soprattutto con cibi acidi o piccanti
Nei neonati, la candidosi si nota spesso come depositi bianchi su lingua e guance, con irritabilità e alimentazione più difficile.
Perché la candida in bocca può diventare un’infezione seria?
Nella maggior parte dei casi, la candidosi orale resta localizzata e si risolve con la terapia adeguata. Esistono però situazioni in cui l’infezione può risultare più resistente o estendersi.
Se la candida in bocca si diffonde all’esofago, possono comparire sintomi come dolore durante la deglutizione, sensazione che il cibo si blocchi o bruciore dietro lo sterno. Questo quadro si osserva più spesso nelle persone con difese immunitarie ridotte.
Nei gruppi a rischio, una candidosi non trattata o ricorrente può indicare un problema più profondo, per esempio diabete non ben controllato, secchezza orale marcata o effetti collaterali di una terapia. Per questo “mi torna sempre” non va coperto con soluzioni casalinghe. Serve trovare la causa.
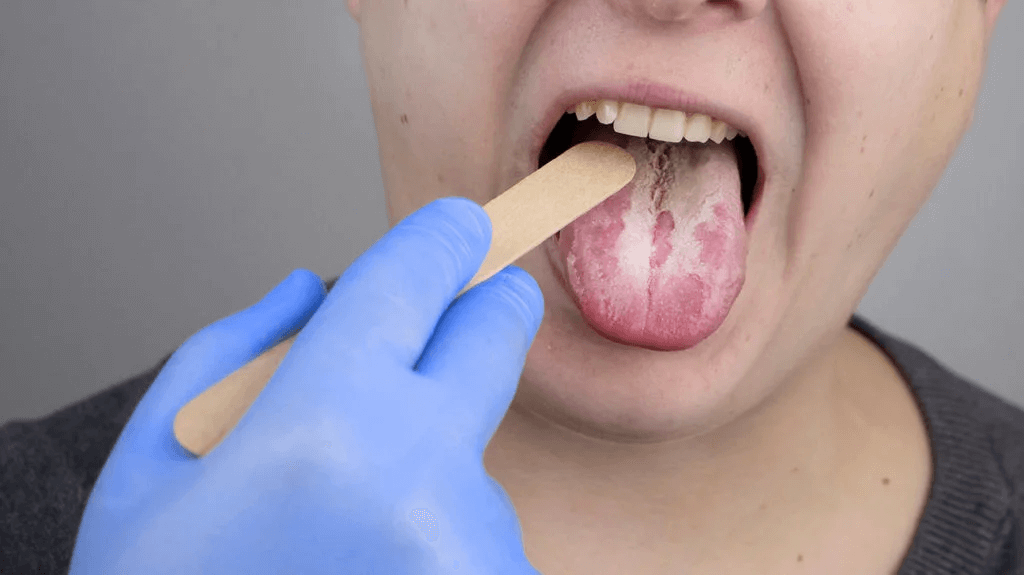
Come si fa la diagnosi?
Nella pratica, la diagnosi si basa spesso sull’esame clinico, con valutazione del cavo orale e dei sintomi. A volte il medico o il dentista può consigliare un tampone o ulteriori accertamenti se l’infezione si ripresenta, non risponde alla terapia o sono presenti fattori di rischio importanti.
È essenziale distinguere la candida da altre condizioni che possono assomigliare a depositi bianchi, perché il trattamento in quel caso cambia. Per questo conviene chiedere una valutazione specialistica, soprattutto se i sintomi durano più di pochi giorni.
Trattamento: cosa aiuta e quanto dura il recupero?
La terapia dipende dalla gravità dell’infezione, dall’età del paziente e dalle possibili cause. In genere si usano antimicotici (farmaci contro i funghi), sotto forma di gel, soluzione o compresse. Nei casi lievi spesso bastano prodotti locali, mentre nelle infezioni più forti o diffuse a volte si utilizzano farmaci sistemici.
Oltre ai farmaci, conta molto rimuovere il fattore scatenante:
- Se si usa un inalatore con corticosteroide, risciacquare la bocca dopo ogni utilizzo può diventare un’abitudine decisiva.
- Se ci sono protesi, serve una pulizia corretta e la rimozione durante la notte, secondo le indicazioni dello specialista.
- In caso di bocca secca, aiutano la gestione della causa, una migliore idratazione e misure che favoriscono la salivazione (con consiglio professionale).
Quanto dura il recupero? Nei casi lievi, il miglioramento può farsi sentire in pochi giorni, ma la terapia va completata secondo le indicazioni. Sospendere troppo presto aumenta il rischio di recidiva.
Cura a casa che ha senso (e cosa evitare)
Le misure domiciliari possono aiutare come supporto, ma non dovrebbero sostituire il trattamento quando l’infezione è marcata.
Cosa aiuta di solito:
- lavaggio regolare e delicato di denti e lingua
- pulizia delle protesi secondo le indicazioni
- risciacquo della bocca dopo l’inalatore
- riduzione di cibi e bevande zuccherate durante l’infezione, perché lo zucchero può peggiorare la situazione in alcune persone
- adeguata assunzione di liquidi, soprattutto se la bocca è secca
Cosa evitare:
- raschiare in modo aggressivo le placche fino a far sanguinare
- uso indiscriminato di “forti” antisettici più volte al giorno, perché possono irritare ulteriormente la mucosa
- assumere antibiotici da soli “per sicurezza”
Se i sintomi peggiorano, compare dolore durante la deglutizione o il problema torna spesso, conviene non rimandare la visita.
Prevenzione: come ridurre la probabilità che i funghi in bocca tornino
La prevenzione si concentra su due obiettivi: proteggere la mucosa e mantenere l’equilibrio in bocca.
Abitudini pratiche che spesso fanno la differenza:
- igiene orale regolare e controlli dal dentista
- risciacquo della bocca dopo inalatori con corticosteroidi
- cura corretta delle protesi e controlli periodici della loro adattabilità
- controllo della glicemia in caso di diabete, in accordo con il medico
- riduzione del fumo, perché la mucosa guarisce più facilmente
- gestione della bocca secca, soprattutto se collegata a farmaci o condizioni di salute
Se la candida in bocca si ripresenta nonostante le misure di base, una valutazione presso lo studio Orto Nova può aiutare a individuare una causa nascosta e adattare la prevenzione alla vostra situazione specifica.
Quando cercare aiuto subito?
Una visita specialistica è consigliabile quando:
- i sintomi durano più di pochi giorni senza miglioramento
- il dolore durante la deglutizione o il sospetto di estensione verso la gola diventa evidente
- la persona ha un sistema immunitario indebolito o una malattia cronica importante
- l’infezione torna spesso, nonostante igiene e misure di base
Un intervento rapido riduce la durata dei disturbi e abbassa la probabilità di complicanze.
Conclusione
La candida in bocca è comune, ma spesso sottovalutata. Può iniziare in modo discreto, con poche placche bianche e un lieve bruciore, quindi risulta facile ignorarla. In alcune persone, però, può diventare resistente, estendersi e compromettere seriamente la qualità della vita, soprattutto in presenza di fattori di rischio.
La buona notizia: con riconoscimento tempestivo, terapia adeguata e gestione della causa, la candidosi orale nella maggior parte dei casi si controlla con successo. E le abitudini preventive spesso evitano che il problema si ripresenti.







